La psoriasis es una enfermedad crónica, inflamatoria, no contagiosa de la piel que ocasionalmente afecta articulaciones, sistema vascular, gastrointestinal y el metabolismo.
Se presenta en alrededor del 2% de la población entre los 15 y 35 años pero también puede verse en niños y personas mayores.
La enfermedad no es hereditaria, sin embargo, hay una tendencia genética para padecerla y un tercio de los afectados tiene familiares directos con psoriasis. Se sabe que además de esta predisposición son necesarios otros factores desencadenantes.
La psoriasis se produce por alteración del sistema inmune, principalmente en unas células de la sangre llamadas linfocitos “T” que nos ayudan a proteger el cuerpo contra infecciones y enfermedades.
En la psoriasis, los linfocitos “T” se activan indebidamente y desencadenan respuestas celulares, entre ellas, la proliferación y dilatación de los vasos sanguíneos de la piel, lo que se manifiesta por el color rojo y el grosor de las lesiones.
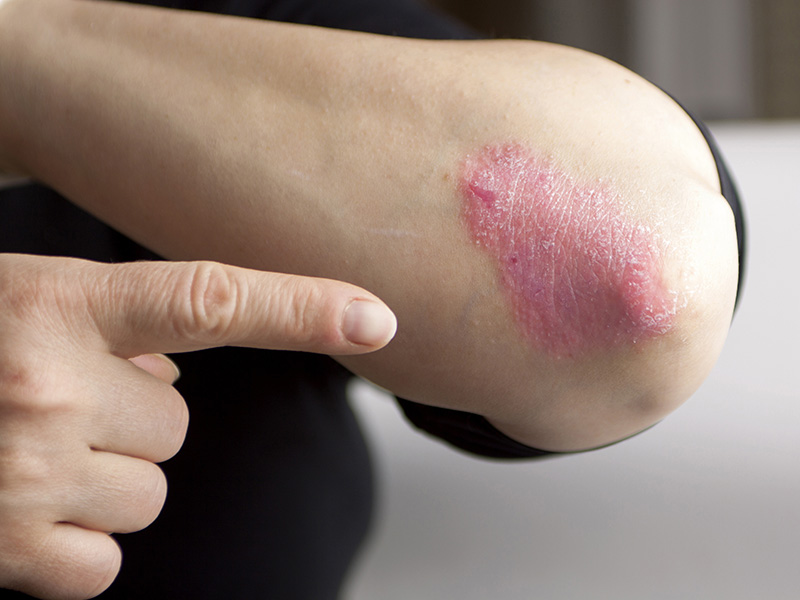
Normalmente, el proceso de recambio celular de la epidermis es de 30 días, pero en las personas con psoriasis dura aproximadamente tres días; esto genera la acumulación de células en la capa córnea que podemos observar en forma de placas rojas, duras y con escamas blanquecinas.
La psoriasis puede presentarse de distintas formas clínicas y aparecer de forma aislada o coincidir varias en una misma persona. Las zonas que más se afectan son los codos, las rodillas, el cuero cabelludo y la región sacra, aunque puede aparecer en cualquier otra parte del cuerpo como palmas, plantas y uñas.
El curso de la psoriasis es caprichoso ya que puede desaparecer y volver a aparecer en los mismos sitios del cuerpo o en otros.
El tratamiento debe ser personalizado para cada paciente en función del tipo de psoriasis que tenga. Cada individuo afectado tiene su particular psoriasis y lo que funciona en unos puede que no sirva o incluso les caiga mal a otros. Por este motivo, la terapia puede hacer desaparecer las lesiones u ocasionar una gran mejoría, pero no existe un solo tratamiento conocido que logre una curación definitiva.
El objetivo del tratamiento es librar la piel de lesiones durante un periodo lo más largo posible, a esto se le llama “blanquear, limpiar o aclarar las lesiones”, o conseguir su remisión.
El tipo de tratamiento depende de la gravedad de la psoriasis, el estilo de vida de la persona, las enfermedades que padezca y su edad.
El dermatólogo puede aconsejar medicamentos para aplicar en la piel, es decir, terapéutica tópica; también puede recomendar la exposición a la luz ultravioleta (fototerapia). Para la psoriasis más intensa, puede aconsejar medicamentos orales, subcutáneos, intramusculares o intravenosos (tratamientos sistémicos). Todas estas modalidades terapéuticas pueden administrarse solas o combinadas.
Por lo general, si la afectación es leve o moderada, se inicia con un tratamiento tópico. Si los tratamientos tópicos no son efectivos o la gravedad del caso lo requiere, se pasa a la fototerapia o al tratamiento sistémico. El criterio es usar primero los tratamientos con menos efectos secundarios y sólo pasar a otros más agresivos si los primeros fracasan.
Distintos aspectos de la alimentación tienen un efecto importante en el desarrollo y evolución de la enfermedad y, si bien no representan la única forma de tratamiento, los cuidados nutricionales deben formar parte de él. Será recomendable entonces:
- Procurar conseguir o mantener un peso adecuado y si existe obesidad habrá que realizar una dieta baja en calorías para perder peso.
- La alimentación deberá tender a ser más vegetal, con menos carnes y grasas animales (evitar carne de vaca, cerdo, pollo, huevo), pero con abundantes fuentes de ácidos grasos omega 3, consumiendo si es posible más de tres raciones de pescado azul a la semana (como el salmón o la sardina). O fuentes añadidas a alimentos (lácteos, margarinas, etc.).
- Para excluir el gluten en aquellos pacientes con marcadores o anticuerpos positivos, habrá que excluir de la alimentación el trigo, la cebada y el centeno.
- Para garantizar una ingesta adecuada de sustancias antioxidantes protectoras habrá que garantizar el consumo de tres piezas de fruta al día y dos raciones de verduras u hortalizas.
- Cuando se precisen suplementos de vitamina D, se hará mediante el consumo de alimentos fortificados y sobre todo con medicación.
- Convendría evitar en lo posible el consumo de tabaco y alcohol.
Dra. Miroslava Zolano Orozco
Dermatóloga (CED. 6384581)
Tel. 3671 – 0038 / Cel. (33) 1109 – 8379
miros_derm16@hotmail.com



















